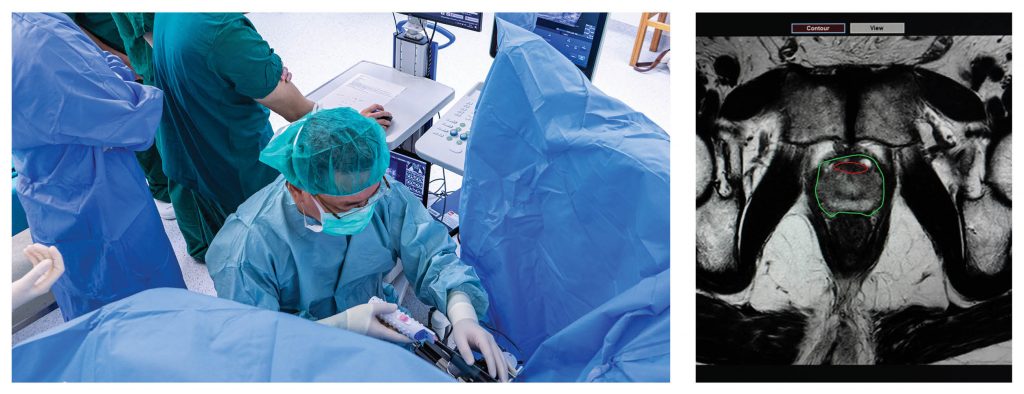
เทคโนโลยีกำหนดตำแหน่งการตัดชิ้นเนื้อต่อมลูกหมากโดยใช้ภาพสนามแม่เหล็ก
ผศ.นพ.จุลินทร์ โอภานุรักษ์ หัวหน้าหน่วยศัลยศาสตร์ระบบทางเดินปัสสาวะ ฝ่ายศัลยศาสตร์ โรงพยาบาลจุฬาลงกรณ์ สภากาชาดไทย กล่าวว่า การรักษาแบบเดิมด้วยการตัดชิ้นเนื้อบริเวณต่อมลูกหมากเพื่อตรวจวินิจฉัยหามะเร็งต่อมลูกหมากนั้น แพทย์จะใช้การสอดเครื่องมืออัลตราซาวนด์เข้าไปทางทวารหนักของผู้ป่วย ก่อนจะใช้เข็มเข้าไปเจาะตัดชิ้นเนื้อแบบ “สุ่มตัด” ในตำแหน่งที่เชื่อว่าพบมะเร็งต่อมลูกหมาก และหากตรวจไม่พบ ผู้ป่วยจำเป็นต้องเจาะเลือดใหม่เพื่อตรวจค่าแอนติเจนต่อมลูกหมาก
(PSA) และแพทย์จำเป็นต้องสุ่มตัดชิ้นเนื้อผู้ป่วยเพื่อตรวจวินิจฉัยซ้ำอีกครั้งเพื่อให้ได้ผลตรวจที่แม่นยำที่สุด
ด้วยเหตุนี้ จึงมีการพัฒนานำเทคโนโลยีการถ่ายภาพสนามแม่เหล็กมาใช้ร่วมกับการอัลตราซาวนด์ (MRI Fusion with Transrectal Ultrasound for Prostate Biopsy) โดยความร่วมมือจาก ผศ.พญ.เกวลี ศศิวิมลพันธ์ แพทย์ผู้เชี่ยวชาญสาขารังสีวิทยาวินิจฉัย ฝ่ายรังสีวิทยา โรงพยาบาลจุฬาลงกรณ์ ผู้มีหน้าที่สำคัญในการกำหนดตำแหน่งบริเวณของต่อมลูกหมากที่มีความเสี่ยงในการเกิดมะเร็ง ซึ่งเปรียบเสมือนการสร้างแผนที่นำทางเพื่อให้ศัลยแพทย์สามารถเข้าไปตัดชิ้นเนื้อในตำแหน่งที่มีโอกาสเป็นมะเร็งสูง ส่งผลให้ผู้ป่วยไม่ต้องเจ็บตัวหลายครั้ง รู้ผลรวดเร็วและมีความแม่นยำมากถึงร้อยละ 80 – 90
วิทยาการที่ก้าวหน้าส่งเสริมการวินิจฉัยโรคในผู้ป่วยที่ตรวจพบยากให้พบง่ายขึ้น
นอกจากการนำเทคโนโลยี MRI มาช่วยระบุตำแหน่งในการตัดชิ้นเนื้อ ยังมีการพัฒนาลักษณะการแสดงภาพจากเดิมที่แสดงเป็นภาพ 2 มิติ ปัจจุบันได้พัฒนาสู่รูปแบบ Mobile แสดงภาพเป็น 3 มิติ มี Wifi รับ-ส่งสัญญาณทำให้สามารถเคลื่อนไหวเครื่องมือได้อย่างอิสระไม่ผูกติดอยู่กับที่ แพทย์สามารถเห็นภาพกายวิภาคในมุมต่างๆ ได้จากการขยับมือ ทำให้สะดวกในการตัดชิ้นเนื้อมากยิ่งขึ้น
ข้อจำกัด ไม่สามารถใช้วิธีนี้กับผู้ป่วยที่มีโลหะต่างๆ ภายในร่างกาย เช่น ข้อเทียมต่างๆโลหะดามกระดูก หรือใส่เครื่องกระตุ้นการทำงานของหัวใจ เนื่องจากไม่ปลอดภัยในการเข้าเครื่อง MRI
ผศ.นพ.จุลินทร์ กล่าวเพิ่มเติมว่า หน่วยศัลยศาสตร์ระบบทางเดินปัสสาวะ ฝ่ายศัลยศาสตร์ โรงพยาบาลจุฬาลงกรณ์ มุ่งมั่นพัฒนาเทคโนโลยีต่างๆ เพื่อใช้ในการวินิจฉัยและรักษาผู้ป่วยมะเร็งต่อมลูกหมาก โดยในอนาคตจะมีการรักษาด้วยวิธีภูมิคุ้มกันบำบัดจากการตรวจยีนของผู้ป่วยเพื่อนำมาวินิจฉัยความรุนแรงของโรค ทำให้สามารถทำการรักษาได้อย่างตรงจุด และหากตรวจพบว่าผู้ป่วยมีโรคอื่นร่วมอยู่ด้วย แพทย์สามารถประเมินได้ว่าผู้ป่วยควรหรือไม่ควรรักษามะเร็งต่อมลูกหมาก ในกรณีที่ผู้ป่วยมีโรคแทรกซ้อนอื่นๆ จะส่งผลให้ผู้ป่วยมีอาการหนักและมีแนวโน้มเสียชีวิตก่อนที่มะเร็งต่อมลูกหมากจะลุกลาม ทำให้แพทย์และญาติผู้ป่วยสามารถที่จะประเมินและตัดสินใจร่วมกันในการเลือกแนวทางรักษาได้ง่ายขึ้น ข้อดีอีกข้อสำหรับการรักษาด้วยภูมิคุ้มกันบำบัดคือ การตรวจยีนทำให้แพทย์เลือกการรักษาที่ดีที่สุดได้ว่าจะรักษาผู้ป่วยด้วยวิธีเคมีบำบัด ยาต้านฮอร์โมนเพศชาย หรือภูมิคุ้มกันบำบัด นอกจากนี้ ในอนาคตคาดว่าจะพัฒนาไปถึงการวินิจฉัยมะเร็งต่อมลูกหมากได้โดยไม่ต้องใช้วิธีตัดชิ้นเนื้อ ซึ่งต้องใช้เวลาในการวิจัยและพัฒนาต่อไปเพื่อการวินิจฉัยและการรักษาที่เพิ่มความแม่นยำและมีประสิทธิภาพสูงสุด